循環器内科(循環器センター)
循環器内科(循環器センター)
当院循環器内科では、最先端の診療機器を導入し、下記に紹介するように認定資格を有する循環器専門スタッフが多数従事していることから数多くの治療選択肢の中から患者様の意向に沿った医療を提供することができます。胸痛、動悸、呼吸困難といった胸部症状やむくみの症状があれば急性、慢性を問わず、循環器内科に受診してください。
現在、岸和田市民病院循環器内科では常勤スタッフ7名、非常勤スタッフ6名の体制で24時間365日救急患者を受け入れるために24時間循環器医師が病院に常駐し、救急に対応できる体制を取っています。
つまり循環器疾患であれば、安心してまかせていただける体制を取っています。
取り扱い疾患
虚血性心疾患、特発性心筋症、心臓弁膜症、高血圧症、不整脈、左記疾患による心不全、動脈瘤、解離性動脈瘤、肺塞栓症、高脂血症(家族性高脂血症)
専門外来
| ペースメーカー外来・不整脈外来(ICD.CRT) | |
|---|---|
| 担当医師 | 医師交代制 |
| 診察日時 | 水曜日・金曜日 |
| 受付方法 | 循環器受診要 |
医師紹介
| 氏名 | 補職名 | 認定資格 | 専門分野 |
|---|---|---|---|
| 塩路 圭介 | 循環器センター センター長 部長 |
|
不整脈疾患を中心とした循環器疾患全般 |
| 岩室 あゆみ | 主任医長 |
|
虚血性心疾患を中心とした循環器疾患全般 |
| 出原 正康 | 主任医長 |
|
循環器疾患全般 |
| 河合 喬文 | 医長 |
|
循環器疾患全般 |
| 笹 智樹 | 医長 | 循環器疾患全般 | |
| 福田 裕紀 | 副医長 | 循環器一般 | |
| 松田 光雄 | 循環器内科 顧問 |
|
虚血性心疾患を中心とした循環器疾患全般 |
| 杉岡 紗千子 | 応援医師 |
|
循環器疾患全般 |
| 岡井 主 | 応援医師 |
|
循環器疾患全般検査 |
心臓カテーテル検査、経皮的冠動脈形成術、ステント留置術、腸骨動脈形成術、腸骨動脈ステント留置術、冠動脈内エコー、冠動脈内圧測定、冠動脈血流速測定、電気生理検査、3Dマッピング、高周波カテーテルアブレーション、埋込型除細動器植込術、両室ペースメーカー植込術、心エコー、心筋シンチ、RIアンギオ、心プールシンチ、運動負荷心電図、ホルター心電図、冠動脈CT、ペースメーカー植え込み術、経食道心エコー、頸動脈エコー、LDLアフェーレシス 、心肺運動負荷試験(CPX)
検査実績(令和6年)
| 疾患 | 件数 |
|---|---|
| 年間入院患者数 | 1,075 |
| 心臓カテーテル検査 | 723 |
| 経皮的冠動脈形成術(PCI) | 232 |
| 電気生理検査 | 213 |
| 高周波カテーテルアブレーション | 212 |
| 埋込型除細動器(ICD) | 3 |
| 両室ペースメーカ(CRT) | 2 |
| ICT,CRTジェネレーター交換 | 4 |
| 心エコー検査 | 6,347 |
| 経食道心エコー検査 | 162 |
| トレッドミル検査 | 138 |
| RI検査 | 297 |
| ホルター心電図 | 781 |
| ペースメーカーPM 新規 | 45 |
| ペースメーカーPM 交換 | 22 |
検査日程
| 検査内容 | 月 | 火 | 水 | 木 | 金 |
|---|---|---|---|---|---|
| 心エコー検査 | ○ | ○ | ○ | ○ | ○ |
| トレッドミル検査 | – | ○ | – | ○ | – |
| RI検査 | ○ | ○ | – | ○ | – |
| ホルター検査 | ○ | ○ | ○ | ○ | – |
| 経食道心エコー検査 | 随時(午前11:00) | ||||
| 心臓カテーテル | ○ | ○ | ○ | ○ | – |
| 電気生理検査 | ○ | ○ | ○ | ○ | – |
| 高周波カテーテルアブレーション | ○ | – | – | – | ○ |
| 冠動脈CT | ○ | – | ○ | ○ | – |
不整脈
現在、循環器分野における不整脈治療は目覚ましく発展しています。
診断:
不整脈診断においては、ホルター心電図以外に植込型ループレコーダーを挿入も施行しています。植込型ループレコーダーは、写真のような超小型の機器を左前胸部に挿入することにより今までは発生頻度が少ないかあるいは不定期に繰り返すため捕らえることのできなかった不整脈を捕らえることができ、失神の原因診断ができるようになりました。

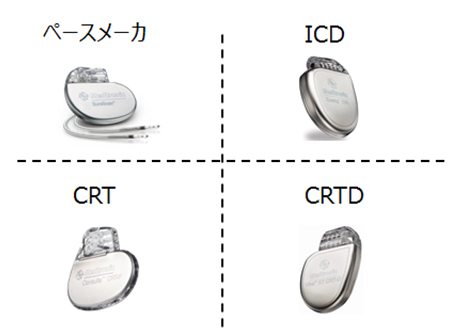
治療:デバイス治療
徐脈性不整脈患者さんにはペースメーカーの植込みを施行しています。致死性頻脈性不整脈(心室頻拍・心室細動)患者さんには植込み型除細動器(ICD)の植込みを施行しています。また、心不全患者さんに対するデバイス治療として心臓再同期療法(CRT)も行っています。心不全・低左心機能を合併している頻脈性不整脈患者さんの場合にはICDとCRTの両方の機能を持つCRTDの植え込みも施行しています。
現在、新しくペースメーカーを植込んだ患者さんでは遠隔モニタリングを行っております。遠隔モニタリングではトランスミッター(無料)を自宅に持ち帰っていただくことにより、植え込まれたペースメーカーと毎日通信を行うことができます。これらの通信により不整脈の状況やペースメーカーのバッテリー状態やリード状態を確認することができ、日々の異常の早期発見や来院回数の減少が期待できます。
治療:高周波カテーテルアブレーション治療
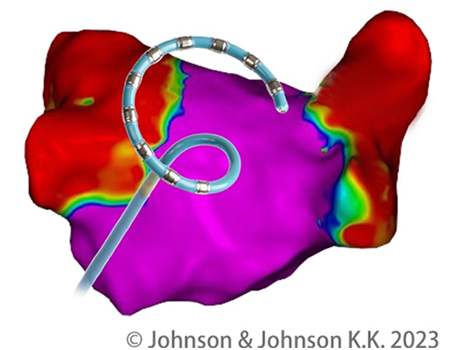
カテーテル治療は、虚血性心疾患だけではなく心房細動などの不整脈分野でも発展し、当院でも高周波カテーテルアブレーション治療(RFA)を2011年から施行しています。足の付け根にある太い静脈からカテーテルを心臓内の標的部位に密着させて高周波通電を行い、頻拍の原因となる異常部位を選択的に焼灼して不整脈を治療することができます。この治療により今まで薬物ではどうしても不整脈の再発が抑えられなかった患者さんが動悸症状から解放されるようになりました。
2024年9月から熱を使わない新しいエネルギー源によるアブレーションとしてパルスフィールドアブレーション(PFA)開発され、保険収載されました。パルスフィールドアブレーションでは心筋細胞膜への電気パルスにより細胞膜に孔を開け細胞死(アポトーシス)を誘導します。従来のアブレーションではアポトーシスではなくネクローシスでしたので心筋そのものへの修復過程も違います。そして他の臓器は、心筋細胞に比してパルスフィールドアブレーションに対する耐性が強いため心筋細胞を選択的にアブレーションすることができ、食道、大動脈、横隔膜神経などを傷害することなく安全にアブレーションができます。
当院でもパルスフィールドアブレーションを導入し、安全性、有効性の高い肺静脈隔離術を行っています。


健康教室(不整脈)
テレビ岸和田 市民健康教室(平成27年5月放送)
「不整脈に対する最新の治療について」 市立岸和田市民病院 循環器内科 塩路 圭介
虚血性心疾患(狭心症・心筋梗塞)
虚血性心疾患(狭心症・心筋梗塞)に対する診断においては、2021年に最新の320列CTが導入されたことから冠動脈CTの精度が向上し、泉州地区で初めてFFRCT解析検査が導入されました。この検査では、下記に述べるように本来なら心臓カテーテル検査をしなければ分からない機能的診断を非侵襲的に診断することができます。
治療面においては、急性心筋梗塞や不安定狭心症患者さんでは早期診断・早期治療が重要となりますが、当院では24時間365日救急患者を受け入れるために24時間循環器医師が病院に常駐し、救急に対応できる体制を取っています。よって、速やかに緊急カテーテル検査、経皮的冠動脈形成術(PCI)が施行することができ、急性心筋梗塞患者や不安定狭心症患者さんの良好な生命予後が期待できます。
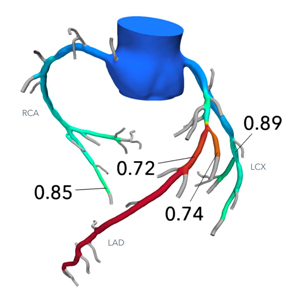
診断:当院で2021年に導入された最新診断ツール、FFRCT
狭心症や心筋梗塞は、発症することにより様々な症状を引き起こし、場合によっては致死的になりうる病気です。このため、疾患の診断について様々な方法が考案されてきました。
現在最も重要な検査は、心臓カテーテル検査です。しかしながらこの検査は、入院しなければ施行できない、侵襲が大きいといった問題があります。このため外来で施行でき、侵襲が少ない検査として冠動脈CTが開発されました。冠動脈CTによって狭窄病変を発見することが可能になりましたが、その狭窄が治療すべきかどうかを判断する機能的診断を行うことができません。機能的診断を行うために結局カテーテル検査を施行せざるをえないこともあります。
FFRCTは画像から狭窄の程度を数値化し、非侵襲的に機能的診断が可能になりました。
これにより不必要な入院や侵襲の大きい検査を回避することができます。
また狭窄を数値化することにより統一された基準による診断が可能です。
この検査は大阪府和泉市以南では当院がはじめて導入しました。
治療:経皮的冠動脈形成術(PCI)
冠動脈に狭窄を有する方には、経皮的冠動脈形成術(PCI)を施行しますが、実施時に血管内エコー検査(IVUS)も併用し、その所見を役立ててPCIを施行しています。当院ではIVUSの他に近赤外線を用いた血管内断層画像装置である光干渉断層診断(OFDI)も積極的に使用しています。解像度が高く、従来難しかった血管壁の組織性状の違いまで映し出すことができるため、血管壁の状態やステントの留置状態がより詳細にわかるため治療の安全性と効果を高めることが期待されています。
心不全
様々な循環器疾患の終末像である心不全は非常に予後の悪い病気であり、進行胃がんと同じく5年生存率は約50%と言われています。しかし、進行胃がんとは違い、日頃の内服管理や食事管理が生命予後に寄与する割合が多く、心不全発症後の管理によって生命予後の改善が可能であると言われています。そのため当院では心不全で入院した患者さんに「ハートノート」や「心不全ノート」という心不全管理に関する教育資材を積極的に導入し、心不全教育に力を入れています。そして、病病連携、病診連携を通じて近隣医療機関とシームレスな関係の構築に現在取り組んでいます。
栄養士、薬剤師、理学療法士など多職種からの個別指導のみならず、心大血管疾患リハビリテーション(以下「心リハ」という)にも精力的に取り組んでいます。
心不全再入院防止の必要性
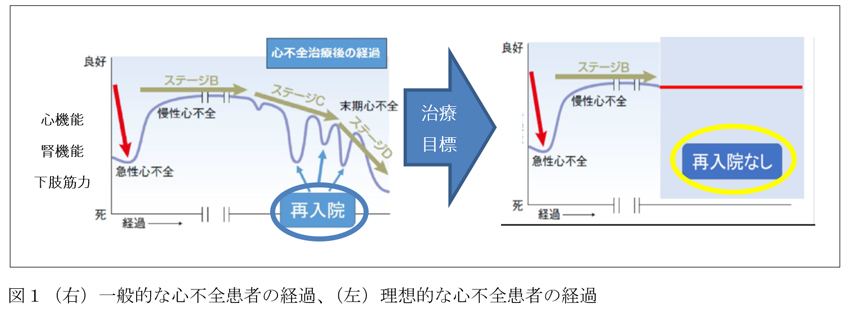
心機能は入院を契機に悪化します。入院が必要なほど心臓に負担がかかると、入院して治療しても心機能が入院前のレベルまで戻りません(図1右)。
心機能だけでなく入院を契機に腎機能も悪化しますし、入院による長期臥床により下肢筋力低下・嚥下機能低下・認知機能低下等の機能低下も入院前のレベルに戻りません。患者様の予後・QOLを維持・改善する為には、心不全の再入院を防止することが重要となります(図1左)。そして同じような5年生存率である胃がんや大腸がんでは疾患そのものの影響により寿命が決まっており、自己管理や周りのサポートによって寿命が延びる割合は少ないのですが、心不全に関しては疾患そのものによる影響より心不全管理ができるかどうかがその人の生命予後、言い換えると寿命に影響すると言われています。つまり心不全の場合、心不全発症後の管理が重要となります。
心不全再入院を防止する為には
再入院を防止する為には①自己管理の遵守(セルフケアメインテナンス)と②心不全の増悪を早期発見⇒早期治療介入(セルフケアマネージメント)が必要です。
自己管理は水分制限・塩分制限・内服遵守・体重測定で、それらを遵守することは心不全を悪化させないためには重要です。しかし一旦心不全が悪化しだすと、自己管理遵守(セルフケアメインテナンス)だけでは心不全の悪化は防げません。
心不全が悪化した場合、再入院を防ぐ為には心不全悪化を速やかに発見し、外来での早期治療介入(セルフケアマネージメント)が必要となります。
②心不全教育入院
心不全再入院防止を目的とした心不全教育入院を行っています。
現状の心不全増悪因子の確認と現状の心機能を評価するため一般的な心電図・胸部X線だけにとどまらず、心機能評価のための心臓エコー検査や、心臓を栄養している血管(冠動脈)の状態を確認する冠動脈CTもしくは心筋への栄養不足(心筋虚血)の評価を行う薬物負荷心筋シンチ、循環器疾患をもつ患者を対象にした運動処方箋作成のための心肺運動負荷試験(CPX)といった検査のみならず、ハートノートを用いた心不全教育、心不全自己管理のため心不全ポイントの記入訓練を行います。
入院スケジュールは下記のごとくで医師・看護師・薬剤師・栄養士がチームとなって心不全の評価・教育・治療を行います。
| 心不全教育入院スケジュール | |||||
|---|---|---|---|---|---|
| 入院日 | 2日目 | 3日目 | 4日目 | 担当職種 | |
| 心不全教育ビデオ視聴 | ● | ● | 看護師 | ||
| 薬剤師指導 | (●) | (●) | 薬剤師 | ||
| 虚血評価検査 | ● | 医師 | |||
| 心肺運動負荷試験(CPX) | ● | 医師 | |||
| ハートノート導入・指導 | ● | ● | 看護師 | ||
| 栄養指導 | ● | 栄養士 | |||
| 医師による指導・説明 | ● | 医師 | |||
③心不全外来継続パスの導入
心不全で入院した患者さんは、当院の循環器病棟カンファレンスで入院中のみならず退院後も積極的な心不全指導が必要な患者さんであるかどうか検討しています。そして、積極的な心不全指導が必要とされた患者様に対して心不全外来継続パスを適応しています。この心不全外来継続パスの運用によりシームレスに入院→外来に情報を運用することができ、退院早期の心不全再入院を防ぐようにしています。
④心不全患者の再入院防止を目的とした病診連携
現在、岸和田市においてこれからの超高齢社会における心不全包括ケアの連携体制を構築・整備し、多職種による心不全治療を行うことにより心不全患者さんのQOLを向上させ、健康寿命の延伸に貢献することを目的に岸和田市で心不全連携の構築を行っています。
ハートノートおよび心不全ポイント自己管理用紙を導入可能なクリニックの先生に関しては下記の心不全治療連携協力機関をクリックして頂くと登録医療機関が分かります。